La maladie du foie gras impacte aussi le cerveau
La stéatose
hépatique non alcoolique (ou Nash), une accumulation de graisses dans le foie,
engendre une diminution de l'oxygène dans le cerveau et une inflammation des
tissus cérébraux. Toutefois, l'invalidation partielle d’une protéine
protègerait contre la maladie et le dysfonctionnement cérébral qui lui est
associé.
La stéatose hépatique non alcoolique (Nash), aussi appelée «
maladie du foie gras », est une forme grave de stéatose du foie. Indépendant de
la consommation d'alcool, ce syndrome métabolique -- qui touche plus de 80 %
des personnes souffrant d'obésité morbide -- comprend au moins deux des
facteurs suivants : taux élevé de triglycérides (graisses), faible taux de «
bon » cholestérol, pression artérielle élevée et glycémie élevée.
S'appuyant sur de précédents travaux, des chercheurs de
l'Institut d'hépatologie Roger Williams (affilié au King's College de Londres
et à l'université de Lausanne) ont mis en évidence la physiopathologie de l'axe
foie-cerveau, dans une nouvelle étude portant sur le lien entre la Nash et le
dysfonctionnement cérébral. Les résultats publiés dans Journal of Hepatology
montrent que l'accumulation de graisses dans le foie entraîne une diminution de
l'oxygène dans le cerveau et une inflammation des tissus cérébraux, lesquels
peuvent mener à l'apparition de maladies cérébrales graves.
Des souris soumises à un régime alimentaire ont été divisées
en deux groupes. La moitié des souris ont consommé un régime avec un apport
calorique composé à 55 % de graisses, alors que l'apport calorique de l'autre
moitié des souris ne contenait pas plus de 10 % de graisses. Ces recherches ont
été menées en collaboration avec l'Inserm et l'université de Poitiers.
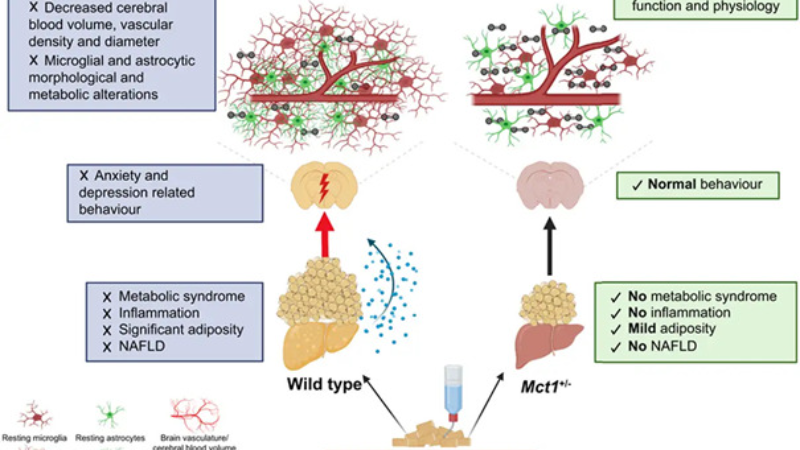
Défaut d’oxygène et dysfonctionnement du cerveau
Les chercheurs ont comparé l'effet de ces deux régimes sur le
foie et le cerveau après 16 semaines. Toutes les souris soumises à la
consommation la plus calorique étaient obèses et atteintes par une Nash, une
résistance à l'insuline et un dysfonctionnement cérébral. Pour expliquer ce
dernier, les chercheurs ont mesuré l'oxygénation des tissus, la réactivité
cérébrovasculaire, ainsi que le volume sanguin cérébral.
En effet, on sait que le cerveau dépend de l'apport continu
d'oxygène et de substrats énergétiques pour son fonctionnement. « La
vascularisation cérébrale est bien adaptée à cette fin, et des mécanismes
supplémentaires ont évolué pour réguler étroitement le flux sanguin, en faisant
correspondre l'apport d'oxygène à la demande. Par conséquent, toute
modification de ces mécanismes ou de la structure du système vasculaire
cérébral peut avoir des effets néfastes sur l'oxygénation des tissus cérébraux
et la physiologie globale », écrivent les auteurs de l'étude.
De fait, le cerveau des souris soumises au régime le plus
gras souffrait d'un manque d'oxygène : la Nash affecte le nombre et l'épaisseur
des vaisseaux sanguins cérébraux, qui apportent alors moins d'oxygène aux
tissus. Par ailleurs, l'inflammation du cerveau provoquée par la maladie peut
induire une consommation d'oxygène plus importante. Ces souris étaient également
plus anxieuses et présentaient des signes de dépression.
MCT1 comme cible thérapeutique potentielle pour prévenir ou
traiter la Nash
Aucun des problèmes précédemment cités n'a été retrouvé chez
les souris soumises au régime le moins calorique. Toutefois, les chercheurs ont
repéré une cible thérapeutique potentielle contre la Nash. La protéine MCT1
(pour Monocarboxylate Transporter 1) est spécialisée dans le transport des
substrats énergétiques utilisés par diverses cellules pour fonctionner.
Présenter des niveaux plus faibles que d'ordinaire de cette protéine aux souris
consommatrices du même régime riche en graisses les protège de la Nash et du
dysfonctionnement cérébral associé.
Dans
l'attente d'un traitement ciblé, un régime alimentaire et une activité physique
adaptés permettent d'améliorer les biomarqueurs en cas de Nash ou d'une
stéatose métabolique bénigne.





